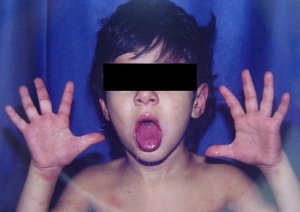
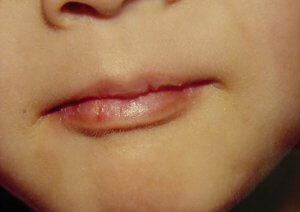
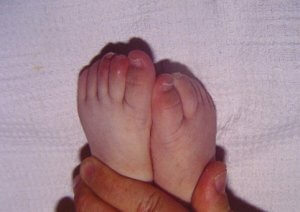
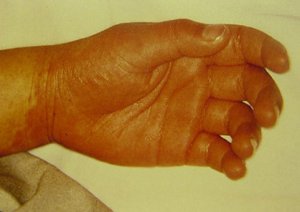
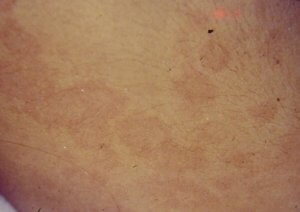
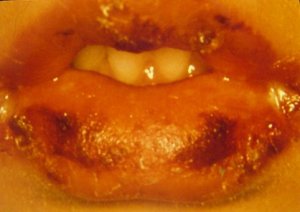
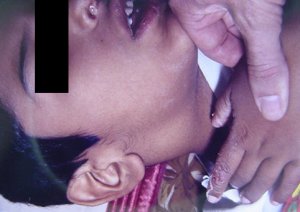
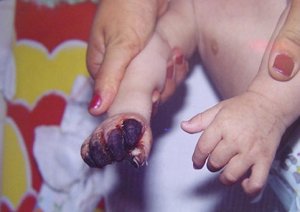
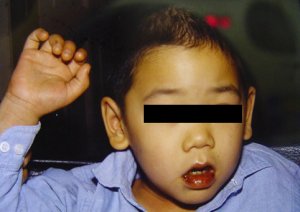
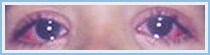
Tomado de: Vainstein E., Baleani S. Enfermedad de Kawasaki casos incompletos o atípicos. Estrategia diagnóstica. Revista del Hospital de Niños (B. Aires) 2007; 49(222): 93-98.
1 Niños ≤6 meses de edad, al día ≥7 de fiebre sin otra explicación: deben ser sometidos a estudios de laboratorio y si hay evidencias de inflamación sistémica, realizar ecocardiografía, aun si el niño no tiene criterios clínicos. 2 Véase Criterios de diagnóstico. Características que sugieren otra enfermedad: conjuntivitis exudativa, faringitis exudativa, lesiones intraorales discretas, exantema vesicular o bulloso, o adenopatías generalizadas. Considerar diagnósticos alternativos. 3 Criterios de laboratorio: albúmina ≤3 g/dl, anemia para la edad, aumento de alanino aminotransferasa, recuento plaquetario ≥450.000/mm3 después de 7 días, recuento de glóbulos blancos ≥15.000/mm3 y orina con ≥10 glóbulos blancos/campo. 4 Puede tratar antes de realizar ecocardiografía. 5 Ecocardiografía: considerar positivo la presencia de refringencia perivascular, función ventricular izquierda disminuida, regurgitación mitral, derrame pericárdico, diámetro interno de arterias coronarias >3 mm en <5 años, y >4 mm en >5 años de edad, o si el diámetro de un segmento mide ≥1,5 veces que el segmento adyacente o en relación con la aorta, o si hay claramente irregularidad en la luz coronaria. Realizado por un ecocardiografista entrenado. 6 ECG patológico: arritmias, taquicardia, prolongación del intervalo PR, bajo voltaje de ondas R, cambios en la onda ST-T, ondas Q anormales, trastornos de la repolarización. 7 Si la ecocardiografía o el ECG son positivos, se debe administrar tratamiento dentro de los 10 días del comienzo de la fiebre y más allá de los 10 días aquellos pacientes con signos clínicos y de laboratorio (proteína C reactiva, eritrosedimentación) que indican inflamación. 8 Descamación típica, se inicia bajo el lecho ungueal de los dedos de las manos y luego de los pies. PCR: proteína C reactiva; ESD: eritrosedimentación; Eco: ecocardiografía; EK: enfermedad de Kawasaki.